В исследовании кальцификации брюшного отдела аорты MESA было показано, что, после поправки на возраст и факторы риска, более низкая МПК ассоциировалась с повышенным индексом кальцификации коронарных артерий у женщин, а также у пациентов обоих полов с повышенным значением индекса AAC.
В другом исследовании, в котором выполнялось изучение коронарных артерий методом мультиспиральной компьютерной томографии, была установлена связь индекса кальцификации коронарных артерий и выраженности атеросклеротических бляшек с низкой МПК у женщин в пре– и постменопаузе; данная связь не зависела от возраста и сердечно-сосудистых факторов риска. В исследовании продолжительностью 9 лет, которое включало 236 женщин, потеря костной массы в период менопаузы была значимо выше у женщин с прогрессированием кальцификации аорты по сравнению с отсутствием прогрессирования.
У пациентов с почечной недостаточностью, получавших гемодиализ, была установлена статистически значимая отрицательная корреляция между уровнем ремоделирования кости, который определялся в образцах, полученных методом костной биопсии, и индексом кальцификации коронарных артерий.
По-видимому, у пожилых женщин низкая МПК шейки бедренной кости является маркером выраженных атеросклеротических изменений.
Во многих исследованиях была показана связь между остеопорозом и толщиной интимы-медии сонной артерии, которая является хорошо известным фактором риска сердечно-сосудистых заболеваний.
У женщин с остеопорозом наблюдалось нарушение функции эндотелия плечевой артерии по сравнению со здоровыми женщинами, что определялось на основании поток-зависимой вазодилатации после реактивной гиперемии.
Ригидность стенки артерии, которая измерялась на основании плече-лодыжечной скорости распространения пульсовой волны, ассоциировалась с остеопорозом и атеросклерозом коронарных артерий, который определялся при помощи мультиспиральной КТ.
Кроме того, в ряде клинических исследований была продемонстрирована связь между кальцификацией сосудов и риском остеопоротического перелома (таблица 3), а также между остеопорозом и сердечно-сосудистыми событиями (таблица 4).
В исследовании MINOS с участием 781 мужчины в возрасте ≥ 50 лет, в котором период наблюдения составлял 10 лет, более высокие значения AAC ассоциировалось с возрастанием риска переломов в 2–3 раза, независимо от величины МПК либо наличия падений в анамнезе.
В группе, включавшей 2348 здоровых женщин в постменопаузе, связь между выраженностью кальцификации аорты (которая определялась при помощи КТ) и потерей костной массы была статистически значимой и не зависела от возраста; кроме того, у женщин с наличием кальцификации вероятность перелома позвонков возрастала в 5 раз и перелома шейки бедра – в 3 раза по сравнению с женщинами, у которых кальцификация отсутствовала.
В популяционном когортном исследовании, которое включало 2662 здоровые женщины в постменопаузе, за период наблюдения продолжительностью 7,5 года выраженная кальцификация аорты ассоциировалась со снижением МПК и увеличением риска перелома проксимальной части бедренной кости в 2,3 раза.
Увеличение риска переломов, особенно позвонков, и скорость снижения МПК также положительно ассоциировались с прогрессированием кальцификации аорты.
У женщин с остеопорозом риск инсульта в 4,8 раза выше по сравнению с женщинами с нормальной МПК.
В другом исследовании на основании когорты Framingham у женщин со сниженной МПК наблюдалось более выраженное увеличение AAC на протяжении 25-летнего периода наблюдения. У женщин с выраженной ИБС (определяемой как сужение просвета крупного сосуда > 50 %) остеопороз, по-видимому, служил независимым прогностическим фактором данного заболевания.
В исследовании с участием 2576 женщин в постменопаузе ускоренная потеря костной массы шейки бедренной кости ассоциировалась с увеличением риска смертности от сердечно-сосудистых причин.
Была установлена независимая корреляция между МПК, повышенным риском переломов и поражением периферических артерий.
В популяционном когортном исследовании, включавшем 16 294 пациента, было показано, что сердечная недостаточность ассоциируется с факторами, которые связаны с ускоренной потерей костной массы и повышением риска переломов, в частности перелома шейки бедра (в 4 раза); этот результат не должен вызывать удивления, поскольку в большинстве случаев пациенты с сердечной недостаточностью характеризуются ограничением подвижности.
Общие патогенетические механизмы
Факторы, участвующие в патогенезе как остеопороза, так и кальцификации сосудов, включают белки, гормоны, химические элементы, липиды и витамины (табл.).
В таблице 9 суммированы общие для обоих процессов механизмы, которые обсуждаются далее.
Таблица 9
Общие патогенетические факторы для остеопороза и кальцификации сосудов
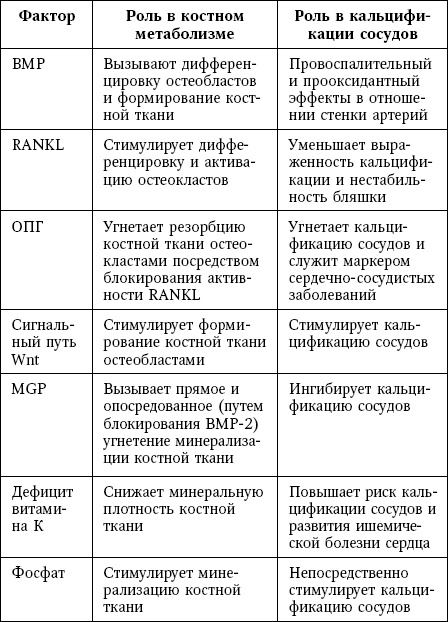
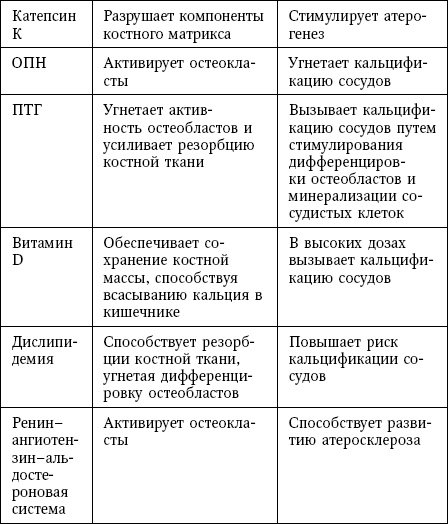
Сокращения: BMP – костный морфогенетический белок; MGP – матриксный Gla-белок; ОПГ – остеопротегерин; ОПН – остеопонтин; ПТГ – паратиреоидный гормон; RANKL – лиганд рецептора, активирующего ядерный фактор kB.
Костные морфогенетические белки (BMP)
BMP, представители суперсемейства TGF-ß, индуцируют дифференцировку мезенхимальных клеток по остеобластной линии, что сопровождается усилением синтеза коллагена. Кроме того, эти белки подавляют экспрессию коллагеназы-3 остеобластами, что приводит к уменьшению распада коллагена и сохранению костной массы.
BMP-2 вызывает дифференцировку остеобластов посредством индукции фактора транскрипции MSX2. BMP-6 опосредует стимулирующие эффекты глюкокортикоидов в отношении дифференцировки остеобластных клеток, поскольку лечение глюкокортикоидами приводит к значительному повышению концентрации мРНК BMP-6 и экспрессии данного белка.
В процессе формирования костной ткани BMP-2 и BMP-7 индуцируют экспрессию RUNX2 и Sp7; кроме того, эти белки стимулируют транскрипцию белка ноггина, который, обладая высоким сродством к BMP, связывается с ними и нейтрализует их биологические эффекты; по-видимому, этот механизм ауторегуляции ограничивает активность BMP в остеобластах.
BMP оказывают провоспалительное и прооксидантное действие в системных артериях. В исследованиях было подтверждено значительное повышение активности BMP в очагах атеросклеротических поражений. BMP-2 вырабатывается клетками сосудистого эндотелия и ГМК под влиянием провоспалительных факторов, таких как TNF и пероксид водорода.
В регуляции экспрессии BMP-2 центральную роль играет сигнальный путь NF-kB. Кроме того, активация NF-kB в эндотелии и увеличение экспрессии BMP-2 и TNF были продемонстрированы при гипергомоцистеинемии.

